Lymphologischer
Informationsdienst
rainer h. kraus
Informationsdienst
rainer h. kraus
- Startseite
- Aktuelles
- Veranstaltungen
- Selbsthilfegruppen
- Spezialisten für
Liposuktion beim Lipödem - Krankheitsbild, Diagnose
- Die täglichen Probleme, Häufigkeit
- Begleit- und Folgeerscheinungen
- Hintergrund-Informationen
- Das Lipo-Lymphödem
- Fibromyalgie
- Therapiemöglichkeiten, Abwägungen
- Die komplexe Physikalische Entstauungstherapie (KPE)
- Kontraindikationen für die KPE
- Kompressions-Versorgung
- Hautpflege beim Lipo-Lymphödem
- Dynamische Kompressions-
therapie (IPK / AIK) - Selbstbehandlung zur Verbesserung des Lymphabflusses
- Tiefenoszillation
- Verordnung von Manueller Lymphdrainage (MLD)
- Liste mit Lipödem-kompetenten Ärzten und Einrichtungen
- Stationäre Reha (Kur)
- Lymph-Kliniken
- Informationen für Ärzte
- Informationen für Therapeuten
- Methoden und ihre Besonderheiten
- Spezialisten für Liposuktion beim Lipödem
- Wer bezahlt die Liposuktion beim Lipödem?
- Liposuktion auf Kosten gesetzlicher Krankenkassen
- Rechtliche Informationen
- Ernährung, Körpergewicht
- Selbsthilfegruppen, Foren
- Links
- Kontakt, Impressum
- Datenschutz
Das Lipödem
Konservative Therapie
Operative Therapie (Liposuktion)
Nützliche Informationen
Alles über das Lipödem
Ein Ratgeber für Frauen, Ärzte und Therapeuten
Die Patientenzeitschrift "LYMPHE & Gesundheit" erhalten Sie hier kostenlos.
Informationen für Ärzte (Verordnungen)
Neue Regelung für die Verordnung von Manueller Lymphdrainage (MLD) bei Lipödem
Am 1. Januar 2020 wurde das Lipödem (alle 3 Stadien) in die Diagnoseliste der besonderen Verordnungsbedarfe aufgenommen:
| ICD-10 | Diagnose | Diagnosegruppe / Indikationsschlüssel |
Hinweise / Spezifikation |
| E88.20 | Lipödem, Stadium I | LY2 | nur im Zusammenhang mit komplexer physikalischer Entstauungstherapie (Manuelle Lymphdrainage, Kompressionstherapie, Übungsbehandlung / Bewegungstherapie und Hautpflege); es sind nicht immer alle Komponenten zeitgleich erforderlich befristet bis 31.12.2027 |
| E88.21 | Lipödem, Stadium II | LY2 | |
| E88.22 | Lipödem, Stadium III | LY2 |
Somit können Vertragsärzte bei Lipödem MLD LY2 verordnen, ohne dass gleichzeitig ein Lymphödem vorliegen muss. Dabei ist zu beachten, dass die Verordnung NUR im Zusammenhang mit einer Komplexen Physikalischen Entstauungstherapie (KPE) erfolgen kann. Die KPE beinhaltet MLD, Kompressionstherapie, Übungsbehandlung / Bewegungstherapie und Hautpflege. Allerdings sind nicht immer alle Komponenten der KPE gleichzeitig erforderlich. Auf dem Rezept muss der ICD-10-Code mit dem entsprechenden Indikationsschlüssel des Heilmittels eingetragen werden. Diese Regelung ist vorerst bis zum 31. Dezember 2027 befristet. Dann sollen erste Ergebnisse aus der Erprobungsstudie zur Liposuktion vorliegen, von der auch Erkenntnisse zum Nutzen der konservativen Behandlung – einschließlich der MLD – beim Lipödem erwartet werden.
Bis 31. Dezember 2020 muss bei einem besonderen Verordnungsbedarf noch die Regelfall-Systematik mit Erst- und Folgeverordnung(en) mit den vorgegebenen Mengenbegrenzungen sowie Verordnungen außerhalb des Regelfalls durchlaufen werden.
Mit dem Inkrafttreten der neuen Heilmittel-Richtlinie am 1. Januar 2021 gibt es auch beim besonderen Verordnungsbedarf keinen Regelfall mehr. Siehe
https://www.kbv.de/html/1150_47785.php
WICHTIG: Die Kosten der Verordnungen bei einem besonderen Verordnungsbedarf fließen zunächst in das Verordnungsvolumen ein und werden erst später vor Einleitung eines Prüfverfahrens abgezogen. Die MLD-Verordnungen für Patientinnen mit einem Lipödem belasten nicht das Praxisbudget des verordnenden Arztes!
Mit der neuen Heilmittel-Richtlinie wird am 1. Oktober 2020 das neue Rezeptformular nach Muster 13 eingeführt, das die bisherigen 3 verschiedenen Formulare für die Heilmittel-Verordnung ablöst: Wie bisher müssen auch zukünftig immer die Diagnosegruppe gemäß Heilmittelkatalog und die behandlungsrelevante Diagnose nach ICD-10 angegeben werden. Falls nötig, kann auch eine weitere Diagnose angegeben werden, die ebenfalls nach ICD-10 angegeben werden muss.
Kurzinformation
| Diagnose | Lymphostase | Manuelle Lymphdrainage (MLD) | Kompressionstherapie | |||
| Reines Lipödem[1] | nein | nur zur Schmerzreduzierung | Bestrumpfung, Dynamische Kompression | |||
| Lipo-Lymphödem | ja | zur Schmerzreduzierung zur Entödematisierung |
zur Entstauung: Bandagierung, Dynamische Kompression zur Erhaltung: Bestrumpfung, Dynamische Kompression, ggf. zwischendurch Bandagierung |
|||
Der Übergang zwischen dem reinen Lipödem und Lipo-Lymphödem ist fließend.
Dellbarkeit[2] und ein positives Stemmer’sches Zeichen[3] können Befunde des Lipo-Lymphödems sein. Beim reinen Lipödem sind diese in der Regel nicht vorhanden[4]. Somit mach MLD hier ausschließlich zur Schmerzlinderung Sinn.
Die Reduzierung der Schmerzsymptomatik ist in den meisten Fällen die Voraussetzung für eine Kompressionstherapie. Beim Lipödem im Stadium I kann bei hinreichender Schmerzfreiheit sofort mit einer flachgestrickten Kompressions-Versorgung begonnen werden.
„Klinisch-empirisch ist der ausgeprägte sedierende und vagotonisierende Effekt der Manuellen Lymphdrainagebehandlung seit langer Zeit bekannt. Dieser Effekt wird allgemein durch die Aktivierung von Zuwendereflexen erklärt, die durch die rhythmische Erregung von Mechanorezeptoren im Unterhautgewebe, möglicherweise aber auch durch Afferenzen aus den Lymphgefäßen selbst hervorgerufen werden. Bei der Manuellen Lymphdrainage lasst sich regelmäßig eine allgemeine parasympathische vegetative Umschaltung beobachten.“ (G. Bringezu, O. Schreiner, „Lehrbuch der Entstauungstherapie“)
Cave! Die Kontraindikationen der Komplexen Physikalischen Entstauungstherapie (KPE) sind sorgfältig zu beachten!
Wichtiger Hinweis: Der Body-Mass-Index (BMI) fällt beim Lipödem grundsätzlich zu hoch aus. Er ist daher nicht als Parameter zur Einstufung einer Adipositas geeignet. Hier empfehlen sich vielmehr:
- Waist-Hip-Ratio (WHR)
- Waist-Height-Ratio (WTR)
- Umfangs- und Volumenmessungen der Extremitäten
(Wichtig für die Verlaufs-Dokumentation!)
Symptomatisch wirksame Maßnahmen sind stadiengerecht und individualisiert einzusetzen, interdisziplinäre Begleittherapien abhängig von Komorbiditäten.
Körperliche Aktivität und Ernährungsumstellung können zwar das Übergewicht reduzieren, nicht aber die ausschließlich lipödembedingte disproportionale Fettgewebsvermehrung an den Extremitäten beseitigen.
Da Übergewicht die Ödemkomponente (Schmerzhaftigkeit) verstärkt, ist eine Gewichtszunahme zu vermeiden bzw. Normgewicht anzustreben. Indikationen zur Gewichtsreduktion sind nach der S3-Leitlinie der Deutschen Adipositas Gesellschaft: BMI ab 30 kg/m2 oder eine Erkrankung, die durch Übergewicht verschlimmert werden kann, wie es beim Lipödem der Fall ist. Empfohlen wird Gewichtsreduktion durch:
- Kombination aus ernährungs-, bewegungs- und ggf. verhaltenstherapeutischen Maßnahmen
- Phase der Gewichtsreduktion und Phase der Stabilisierung
- Blutzucker- und Insulinspitzen vermeiden
- ausreichende Pausen zwischen den Mahlzeiten einhalten
- Gewichtsreduktion nicht zu Lasten der Muskelmasse, sondern der Fettmasse
Die Stadien-Einteilung des Lipödems
Stadium I: Sichtbare Tendenz zur „Reithosen“-Form, die Haut ist glatt und gleichmäßig. Wird sie (zusammen mit dem Unterhautgewebe!) zusammengeschoben (Pinch-Test), zeigt sich eine „Orangenhaut“-Textur. Das Unterhautgewebe fühlt sich verdickt und weich an, teilweise (besonders innen an Oberschenkeln und Knien) sind Strukturen tastbar, die sich wie Styroporkügelchen in einem Plastikbeutel anfühlen.Stadium II: Ausgeprägte „Reithosen“-Form, grobknotige Hautoberfläche mit großen Dellen und walnuss- bis apfelgroßen Knoten ("Matratzenhaut"). Das Unterhautgewebe ist verdickt aber noch weich.
Stadium III: Ausgeprägte Umfangsvermehrung der Beine. Das Unterhautgewebe ist stark verdickt und verhärtet. An den Innenseiten der Oberschenkel und der Kniegelenke sind grobe, deformierende Fettlappen (Wammenbildung, cave: Scheuer-Wunden!), teilweise bestehen über die Knöchel herunterhängende Fettwülste. Es liegt eine X-Beinstellung vor (dauerhaft hohe Fehlbelastung der Gelenke!).
Verordnung von Kompressions-Bandagierung
Beim Lipödem ist eine Kompressions-Bandagierung der Beine erforderlich, wenn eine Dellbarkeit der Unterschenkel vorliegt. Dann sollte eine tägliche Bandagierung so lange durchgeführt werden, bis sich das Ödem nicht weiter reduzieren lässt. Dies ist der Moment zur Verordnung einer flachgestrickten Kompressionsversorgung.Die lymphologische Kompressions-Bandagierung kann für gesetzlich versicherte Patienten zulasten der gesetzlichen Krankenkassen als Tätigkeit von Heilmitteltherapeuten verordnet werden (§ 31 Abs. 1 SGB V.). Die Kompressions-Bandagierung ist kein eigenes Heilmittel und kann im Einzelfall - sofern erforderlich - zusätzlich zu der MLD) im Vordruck Muster 13 in der gleichen Zeile verordnet werden. Beispiel: 6 x MLD-45 + Kompressions-Bandagierung
Wichtiger Hinweis: Auf der Verordnung sollte "MLD-XX mit anschließender Kompressionsbandagierung" stehen. Anderenfalls besteht die Gefahr, dass Heilmitteltherapeuten die Zeit zum Bandagieren in die Zeit der MLD (z.B. 45 Min.) einrechnen[5].
Die Verordnung der Kompressions-Bandagierung ist nur zulässig, wenn kein anderes Hilfsmittel (Bestrumpfung) zur Kompressionstherapie vorhanden ist oder eingesetzt werden kann. Therapeuten können diese Nebenleistung eigens abrechnen, genauso wie die ergänzenden Heilmittel. Das Polstermaterial und den Trikotschlauch muss der Therapeut stellen. Die Kosten dafür sind mit der Heilmittelleistung abgegolten.
Die Kompressionsbinden sind auf Muster 16 (Arzneiverordnungsblatt) als Einzelverordnunq, nicht jedoch als Sprechstundenbedarf zu rezeptieren. Siehe
https://www.kbv.de/html/27760.php
Aus Gründen der Therapiesicherheit empfiehlt sich die Verordnung kompletter Lymphsets anstatt der einzelnen Komponenten.
Mit den Lymphsets der Firma Softcompress - www.softcompress.de - kann die Zeit des Bandagierens deutlich verkürzt werden. Mit diesem Material können auch Laien das Bandagieren relativ leicht erlernen. Bei der Verordnung dieser Sets soll unbedingt die entsprechende Pharmazentralnummer (PZN) angegeben und das Aut-idem-Feld ankreuzt werden.
Verordnung eines Heimgeräts zur Intermittierenden Pneumatischen Kompressionstherapie (IPK)
Im Gegensatz zum sekundären Lymphödem liegt beim Lipödem und beim Lipo-Lymphödem keine Abflussbarriere vor. Darum kann hier in vielen Fällen die Intermittierende Pneumatische Kompression (IPK) die Frequenz der MLD erheblich senken, teilweise sogar eine echte Alternative zur MLD sein. Gerade für berufstätige Patientinnen und solchen mit langen Anfahrtswegen zur MLD-Praxis kann das eine große Entlastung bedeuten. Nicht zu vergessen, die Einsparungen bei der Zuzahlung für MLD. Informationen hierzu finden Sie hier:http://www.villa-sana.com/geraete-zur-aik-bzw-ipk
Arznei-, Verband- und Heilmittelbudget
Kompressions-Bandagen sind Hilfsmittel, die zu Lasten der gesetzlichen Krankenkasse verordnet werden können (§ 33 SGB V). Gemäß dem im April 2017 in Kraft getretene Heil- und Hilfsmittelversorgungsgesetz (HHVG) belastet die Verordnung von Hilfsmitteln zur Kompressionstherapie nicht das Arznei-, Verband- und Heilmittelbudget des Arztes. Sie sollen aber nicht gemeinsam mit einem Arzneimittel auf dem gleichen Rezept verordnet werden, um nicht versehentlich in das Arznei-, Verband- und Heilmittelbudget hineingerechnet zu werden. Dabei muss das Feld Nummer 7 mit der Ziffer "7" markiert werden.[1] Von einem „reinen Lipödem“ sprechen wir, solange keine Lymphabflussstörung vorliegt.
zurück zur Textstelle
[2] Dellbarkeit besteht, wenn sich mit einem Finger eine mehr oder weniger tiefe Delle in das Gewebe eindrücken, die für kurze oder längere Zeit bestehen bleibt. Eiweißarme Ödeme zeigen immer eine tiefe Dellbarkeit, wogegen eiweißreiche Ödeme nur anfangs dellbar sind, infolge Eiweiß-Fibrosebildung ihre Dellbarkeit aber im Laufe der Zeit zunehmend verlieren (U. Herpertz, „Ödeme und Lymphdrainage):
- Bei normaler Gewebsflüssigkeit bzw. weichen Ödemen lässt sich keine oder nur leicht und flüchtige Delle bilden.
- Wird die Ödemkonsistenz zäher, kann eine deutliche Delle erzeugt werden, die sich jedoch schnell wieder füllt.
- In gelartigen Ödemen (Eiweiß ist deutlich verhärtet) lässt sich nur durch starken Druck eine Delle bilden, die dann lange unverändert bestehen bleibt.
- Bei harten, kautschukartigen Ödemen (fibrosklerotischer Gewebsumbau) ist selbst bei starkem Druck keine, allenfalls eine nur geringfügige Delle herstellbar.
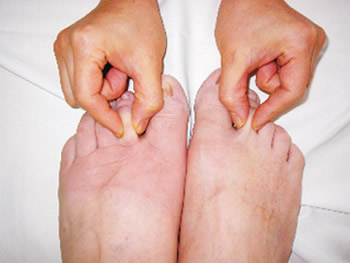
Bildquelle: Dr. Sören Sörensen
zurück zur Textstelle
[4] Ist bei einem Lipödem, das weniger als 10 Jahre existiert, an einem Bein eine Dellbarkeit und / oder ein positives Stemmer’sches Zeichen vorhanden, muss abgeklärt werden,
- ob ein primäres bzw. sekundäres (Anamnese!) Lymphödem besteht. Sehr selten treten diese Lymphödeme an beiden Beinen auf, sind dann aber unterschiedlich stark ausgeprägt.
- ob ein "internistisches Ödem" (aufgrund einer Schwäche von Herz, Leber oder Nieren) oder ein Ödem aufgrund einer anderen Ursache (Varikosis, Medikamente, Eiweißmangel etc.) vorliegt. Diese Ödeme sind - mit Ausnahme der bei Varikosis! - an beiden Beinen gleichstark ausgeprägt. Sie lassen sich leicht durch einen Fingerdruck gegen das Schienbein nachweisen (prätibiale Delle).
[5] Gemäß den Rahmenempfehlungen nach § 125 Abs. 1 SGB V haben der „Spitzenverband Bund der Krankenkassen“ und die physiotherapeutischen Verbände einen bundesweit geltenden Rahmenvertrags geschlossen. Darin wird in der „Leistungsbeschreibung Physiotherapie“ (unter X0204) „Kompressionsbandagierung einer Extremität“ unmissverständlich so definiert: „Spezielle Kompressionsbandagierung im Anschluss an die manuelle Lymphdrainage und der ggf. notwendigen Bewegungstherapie zur Erhaltung und Sicherung der entödematisierenden Effekte der Behandlung.“ (Hervorhebung durch die Redaktion).
zurück zur Textstelle
Lehrbuch der Entstauungstherapie
Grundlagen, Beschreibung und Bewertung der Verfahren, Behandlungskonzepte für die Praxis Günther Bringezu und Otto Schreiner, Verlag Springer Berlin Heidelberg
ISBN: 978-3-642-54921-2 (Print)
ISBN: 978-3-642-54922-9 (Online)
Wirkungsweise und Grifftechniken der Manuellen Lymphdrainage
a) WirkungsweiseDas Wirkspektrum der Grifftechniken der Manuellen Lymphdrainage kann wie folgt allgemein umschrieben werden. Hierbei lassen sich gewisse Rückschlüsse auf Indikationen und Anwendungsmöglichkeiten bereits jetzt ziehen.
Entstauend: Die Domäne der Manuellen Lymphdrainage (auch weil es an Alternativen fehlt). Es gibt 3 Wirkmechanismen, die die Flüssigkeitsbilanz des Interstitiums beeinflussen:
- Steigerung der Angiomotorik der großen Lymphkollektoren
- Verschieben von Flüssigkeiten durch den Interzellularraum hin zu intakten Lymphgefäßen
- Vermehrte Reabsorbtionsrate durch adäquate Erhöhung des Gewebedruckes (geringfügig)
Schmerzlindernd: Durch die mechanische Reizung der Haut und deren verschiedenen Mechanorezeptoren, wird die Übertragung von Schmerzimpulsen auf Rückenmarksebene gehemmt. Durch das Abdrainieren von algogenen Substanzen aus dem Gewebe wird gleichzeitig die Desensibilisierung von Nozirezeptoren möglich.
Immunsystem: Ein Einfluss im Sinne der Steigerung der Abwehrkräfte konnte bisher nicht nachgewiesen werden. Es zeigt sich aber, dass durch die Entstauung einer ödematisierten Extremität die Infektanfälligkeit in dieser Region nachlässt (die Erysipelhäufigkeit z. B. nimmt bei Lymphödemen in aller Regel mit der Entstauung ab (dies haben langfristige Beobachtungen ergeben).
Muskulatur: Eine Detonisierung wird lediglich über den Umweg der Sympathikolyse erreicht (dies kann in der Behandlung von Lymphödemen als Nebeneffekt durchaus genutzt werden, wenn andere Mechano-therapiemethoden kontraindiziert sind). Die Manuelle Lymphdrainage sollte aber nicht zum Behandeln von Muskelverspannungen generell eingesetzt werden. Glatte Muskulatur hingegen wird durch Druck und Dehnreize, die durch Lymphdrainagegriffe typischerweise erzielt werden, aktiviert (Steigerung der Lymphangiomotorik und auch Darmperistaltik).